En este artículo hablaremos de todo lo que necesitas saber sobre las infecciones cutáneas por hongos, incluidas sus causas, síntomas y tratamientos. Desde los tipos comunes de hongos hasta las medidas preventivas, cubriremos toda la información esencial. Si sospechas que puedes tener una infección fúngica, este artículo te proporcionará información útil para un diagnóstico y tratamiento adecuados. Sigue leyendo para saber más sobre esta afección cutánea frecuente.
Entender los hongos de la piel
Los hongos de la piel, también conocidos como infecciones cutáneas por hongos o micosis cutáneas, hacen referencia a una amplia gama de afecciones cutáneas causadas por diversos tipos de hongos. Estas infecciones suelen clasificarse en función de la parte de la piel a la que afectan. La mayoría de los casos de hongos cutáneos son leves y pueden tratarse eficazmente, pero algunos tipos pueden dar lugar a complicaciones más graves, sobre todo en personas con sistemas inmunitarios debilitados. Es importante conocer a fondo las causas, síntomas y tratamientos de estas infecciones para tomar las medidas adecuadas de prevención y tratamiento.
Las infecciones fúngicas son el resultado de un crecimiento excesivo de hongos en la piel, y pueden estar causadas por distintos tipos de hongos, como dermatofitos, levaduras y ciertos tipos de moho. Los tipos más comunes de hongos que causan infecciones cutáneas son la especie Candida, que provoca afecciones como las infecciones por levaduras y el intertrigo, y los dermatofitos, responsables de infecciones como la tiña y el pie de atleta. Estas infecciones suelen ser más frecuentes en condiciones ambientales específicas, como zonas cálidas y húmedas, y pueden transmitirse por diversos medios.
Causas principales de los hongos cutáneos
El desarrollo de hongos cutáneos puede atribuirse a diversos factores, siendo el más común el crecimiento excesivo de hongos debido a condiciones cálidas y húmedas. Además, factores como un sistema inmunitario debilitado, una higiene deficiente, el uso de objetos personales compartidos en entornos de alto riesgo, como gimnasios y piscinas, y afecciones médicas preexistentes pueden contribuir a aumentar la susceptibilidad a las infecciones cutáneas por hongos. Comprender y abordar estas causas subyacentes es crucial para el tratamiento eficaz y la prevención de los hongos cutáneos.
Además, los tipos de hongos que causan estas infecciones desempeñan un papel importante en su desarrollo. Por ejemplo, los dermatofitos prosperan en la queratina, una proteína que se encuentra en la piel, el pelo y las uñas, y suelen ser responsables de afecciones como la tiña, la tiña inguinal y el pie de atleta. Por otra parte, las infecciones por hongos, como la candidiasis, suelen ser el resultado de un desequilibrio que permite que el hongo Candida crezca en exceso, provocando una infección y diversos síntomas cutáneos. Al identificar y comprender estas causas específicas, resulta posible aplicar estrategias preventivas específicas y eficaces.
Zonas más comunes donde se desarrollan las infecciones fúngicas en la piel
Las infecciones cutáneas por hongos tienen propensión a desarrollarse en zonas específicas del cuerpo, sobre todo en regiones que se caracterizan por el calor, la humedad y la oclusión relativa. Estas zonas suelen ser el caldo de cultivo perfecto para los hongos, lo que las hace más propensas a la infección. Entre los lugares habituales para el desarrollo de infecciones cutáneas por hongos se encuentran los pies, que pueden sufrir afecciones como el pie de atleta, así como la ingle, que es susceptible a la tiña inguinal. Además, el cuero cabelludo, las uñas y las zonas con contacto piel con piel, como las axilas y debajo de los senos, también son lugares frecuentes de aparición de estas infecciones. Comprender la predilección de los hongos por estas zonas es esencial tanto en la prevención como en la intervención precoz de los hongos cutáneos.
Además, las características de estas zonas específicas, como la tendencia a atrapar la humedad y el potencial de fricción y maceración, crean un entorno muy propicio para la proliferación de hongos. Al reconocer estos lugares comunes, las personas pueden tomar medidas proactivas para minimizar el riesgo de infección, como mantener la piel seca, llevar tejidos transpirables y utilizar polvos o aerosoles antimicóticos, sobre todo en las zonas más susceptibles a este tipo de infecciones.
Síntomas de las infecciones cutáneas por hongos
Los síntomas de las infecciones cutáneas por hongos pueden variar según el tipo de infección y la zona concreta del cuerpo afectada. Sin embargo, hay ciertas manifestaciones comunes que son indicativas de una posible infección fúngica. Pueden incluir enrojecimiento, picor y sensación de quemazón en la zona afectada, así como la presencia de patrones similares a erupciones y cambios en la textura y el aspecto de la piel, como sequedad, descamación y descamación. En algunos casos, las infecciones fúngicas también pueden provocar la aparición de ampollas, hinchazón e incluso uñas descoloridas o quebradizas, sobre todo en las infecciones que afectan a las uñas de los pies o de las manos. Al conocer estos síntomas, las personas pueden identificar y tratar rápidamente las posibles infecciones fúngicas, evitando así que se agraven y reduciendo el riesgo de transmisión a otras personas.
Es importante señalar que las infecciones fúngicas de la piel también pueden presentar síntomas menos típicos, y las características específicas pueden variar según el tipo de hongo de que se trate. Por ejemplo, afecciones como la tiña versicolor pueden dar lugar a la aparición de manchas hipopigmentadas o hiperpigmentadas en la piel, lo que contribuye a cambios en la coloración de la piel. Además, ciertos tipos de infecciones fúngicas, como las causadas por Candida, pueden dar lugar a la formación de distintos patrones de irritación y enrojecimiento, a menudo acompañados de lesiones satélites en la piel circundante. Reconocer estos diversos síntomas es esencial para garantizar un diagnóstico preciso y la posterior aplicación de enfoques terapéuticos específicos.
Tipos comunes de hongos que afectan a la piel
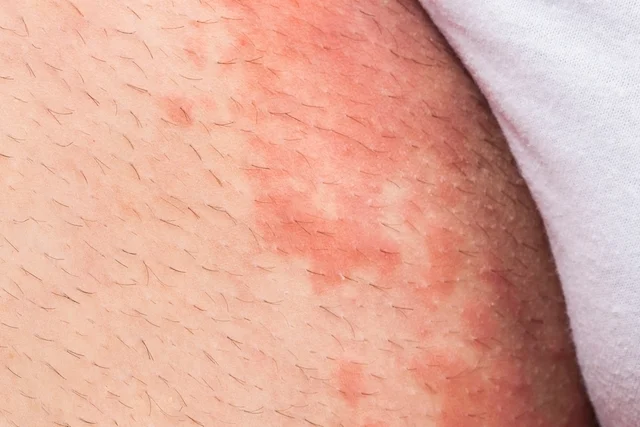
Cuando se trata de infecciones fúngicas de la piel, hay varios tipos de hongos que se sabe que son especialmente prevalentes y pueden dar lugar a una serie de presentaciones clínicas distintas. Por ejemplo, los dermatofitos, que son un tipo de hongos capaces de utilizar la queratina, el principal componente proteínico de la piel, el pelo y las uñas, suelen estar implicados en afecciones como la tiña, las infecciones de las uñas y la tiña inguinal. Además, las especies de hongos del género Candida, presentes de forma natural en la piel y en las mucosas, pueden proliferar en determinadas condiciones y provocar diversas infecciones, como intertrigo, candidiasis oral e infecciones genitales por levaduras. Otros tipos de hongos, como los que causan afecciones como la tiña versicolor y la pitiriasis, también contribuyen a un número importante de infecciones cutáneas por hongos. Comprender las distintas características y manifestaciones asociadas a cada tipo de hongo es crucial para facilitar un diagnóstico preciso y orientar la selección de las estrategias de tratamiento más eficaces.
Al familiarizarse con los tipos comunes de hongos que se sabe que afectan a la piel, las personas también pueden tomar medidas proactivas para minimizar el riesgo de infección, sobre todo en los casos en que los factores ambientales o personales puedan predisponerlas a ciertos tipos de afecciones fúngicas de la piel.
Esto puede incluir ajustes en el estilo de vida, como optimizar las prácticas de higiene y evitar el uso de productos para el cuidado de la piel potencialmente exacerbantes, así como la aplicación oportuna de medidas preventivas antifúngicas en situaciones de alto riesgo. En última instancia, este conocimiento exhaustivo de la naturaleza diversa de los hongos que invaden la piel puede contribuir significativamente a la gestión proactiva y a la reducción de la carga de las infecciones cutáneas fúngicas tanto en contextos individuales como comunitarios.
Transmisión y factores de riesgo de las infecciones cutáneas fúngicas
La transmisión de las infecciones cutáneas fúngicas puede producirse por diversos medios, siendo el contacto directo con una persona infectada o con un objeto portador de los hongos infecciosos una de las principales vías de transmisión. Además, el uso de objetos personales compartidos, así como la exposición a superficies contaminadas en entornos como zonas de baño públicas, gimnasios y duchas comunes, también pueden contribuir a la propagación de estas infecciones.

Además, ciertos factores individuales y ambientales pueden aumentar el riesgo de desarrollar infecciones fúngicas de la piel, entre otros, la sudoración excesiva, el uso de ropa ajustada o no transpirable, y tener un sistema inmunitario comprometido. Al ser conscientes de estos posibles modos de transmisión y factores de riesgo, las personas pueden tomar medidas proactivas para minimizar el riesgo de exposición y prevenir eficazmente el desarrollo de infecciones cutáneas fúngicas.
Además, es esencial reconocer que ciertas poblaciones, como las personas con afecciones médicas preexistentes como la diabetes, así como los ancianos y las personas con sistemas inmunitarios debilitados, tienen un mayor riesgo de desarrollar infecciones cutáneas fúngicas más graves y recurrentes. En estos casos, la presencia de problemas de salud subyacentes y el uso de medicamentos específicos pueden crear un entorno más hospitalario para la proliferación de hongos, lo que aumenta la probabilidad de desarrollar este tipo de infecciones. Al abordar y controlar estos factores de riesgo individuales, ya sea mediante intervenciones médicas específicas o modificaciones del estilo de vida, es posible reducir significativamente la susceptibilidad a las infecciones fúngicas de la piel y sus complicaciones asociadas, sobre todo en las poblaciones de alto riesgo.
Diagnóstico, tratamiento y prevención de las infecciones cutáneas fúngicas
El diagnóstico de una infección cutánea fúngica suele implicar una evaluación exhaustiva del historial médico de la persona, un examen minucioso de la piel afectada y, en algunos casos, la realización de pruebas diagnósticas específicas, como raspados cutáneos o cultivos, para identificar el tipo de hongo subyacente. Una vez establecido el diagnóstico, el tratamiento de las infecciones cutáneas fúngicas suele implicar el uso de medicamentos antimicóticos tópicos, como cremas, lociones o polvos, que se aplican directamente sobre la piel afectada.

En algunos casos de infecciones más graves o persistentes, pueden recetarse medicamentos antimicóticos orales para tratar eficazmente la afección. Además, aplicar medidas preventivas, como mantener una buena higiene personal, conservar la piel limpia y seca, llevar ropa transpirable y evitar compartir objetos personales, es crucial para reducir el riesgo de infecciones recurrentes y la propagación de los hongos a otras personas.
Además, en el caso de tipos más específicos o graves de infecciones fúngicas de la piel, como las que afectan a las uñas o al cuero cabelludo, el enfoque terapéutico puede implicar el uso de preparados antifúngicos especializados o, en el caso de determinadas infecciones de las uñas, tratamientos físicos para eliminar el tejido afectado. Es importante señalar que el tratamiento satisfactorio de las infecciones fúngicas de la piel suele requerir un enfoque global e integrado que aborde tanto la infección aguda como los factores predisponentes subyacentes. De este modo, no sólo es posible tratar eficazmente la infección actual, sino también prevenir su reaparición y el desarrollo de posibles complicaciones.
Prevenir la aparición y transmisión de infecciones cutáneas fúngicas es un aspecto crítico de la salud pública, y puede lograrse mediante la aplicación de estrategias preventivas específicas, la promoción de la concienciación sobre las buenas prácticas de higiene cutánea y la gestión proactiva de los factores ambientales que contribuyen a la proliferación de hongos. Esto puede incluir la desinfección periódica de las zonas públicas de alto riesgo, la provisión de recursos educativos sobre el uso adecuado de productos antifúngicos y la facilitación del acceso a las medidas preventivas y de tratamiento necesarias. Adoptando un enfoque integral y polifacético de la prevención de las infecciones fúngicas de la piel, es posible reducir significativamente la prevalencia global de estas infecciones y la carga asociada para las personas y el sistema sanitario.
Conclusión
Las infecciones fúngicas de la piel representan un grupo diverso y prevalente de afecciones que pueden afectar a personas de todos los grupos de edad y demográficos. Al comprender la naturaleza polifacética de estas infecciones, incluidas sus causas, síntomas y enfoques terapéuticos, es posible reducir significativamente su impacto y gestionar eficazmente su aparición. Mediante la aplicación proactiva de medidas preventivas, el reconocimiento y tratamiento oportunos de las infecciones y la promoción continua de buenas prácticas de higiene cutánea, la carga de las infecciones cutáneas fúngicas puede minimizarse sustancialmente, contribuyendo al bienestar general y a la calidad de vida de las personas y las comunidades.

